~リハビリテーションや低侵襲手術(骨盤骨切り・人工股関節)~
背景
 股関節の痛みの原因として、日本人女性に多い発育性股関節形成不全や、未だにその原因が明らかでない大腿骨頭壊死症、また外傷による変形などがあげられます。股関節の軟骨がすり減り、痛みが生じることがあり、このような状態は変形性股関節症と言われ、その初期には運動(リハビリテーション)や内服、関節注射などの保存加療が行われます。
股関節の痛みの原因として、日本人女性に多い発育性股関節形成不全や、未だにその原因が明らかでない大腿骨頭壊死症、また外傷による変形などがあげられます。股関節の軟骨がすり減り、痛みが生じることがあり、このような状態は変形性股関節症と言われ、その初期には運動(リハビリテーション)や内服、関節注射などの保存加療が行われます。
頑丈な筋肉は関節を安定にして守ってくれます。逆に言えば、運動量が不足すると、関節がぐらぐらと不安定になり、軟骨を痛めやすくなります。股関節周囲の筋肉をほぐし(マッサージ)、伸ばし(ストレッチ)、筋肉を強くする(筋トレ)が非常に大事です。
当院でも保存加療を行っております。激しい運動は関節も痛めてしまいますので、関節に負担をかけずに訓練することが大切です。股関節へ過度な体重がかかりにくい水中ウォーキングやエアロバイクなどがおすすめです。
しかしながら、運動を頑張っても数年後には手術が必要になることがあります。痛みや関節の動きにくさ(可動域制限)は、あぐらがかけない、靴下がはきにくいなど、日常生活を制限することになります。さらに治療が遅れると腰椎や膝関節などに負担がかかり、これらにも障害をきたすことになります。若年の方でも将来を考えて、また壮年期では仕事や生活向上のために手術を受ける方が近年増えています。高齢者の方も、平均寿命の上昇に伴い、より元気に生きるという健康寿命の面で、手術が重要になります。
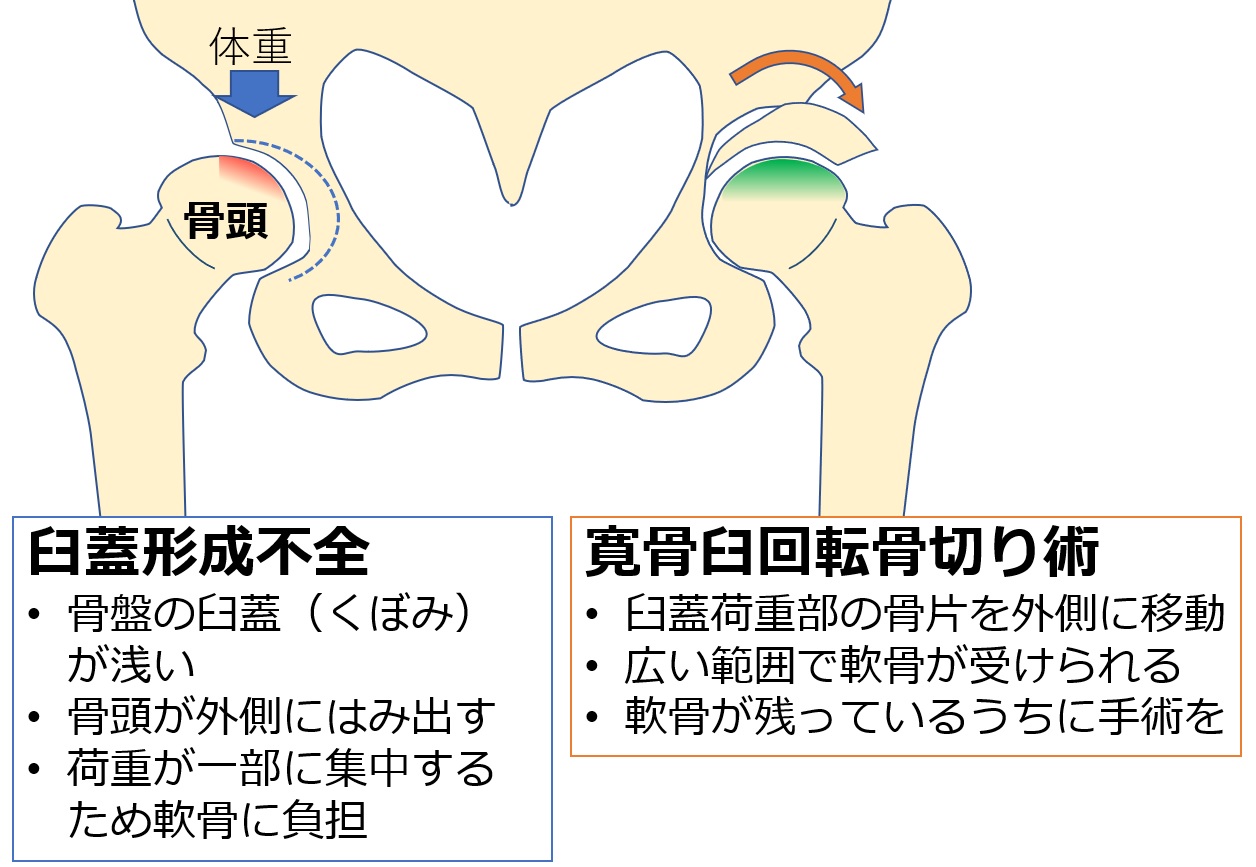
日本では発育性股関節形成不全(臼蓋形成不全)(図2)の患者さんが多いという特徴があります。大腿骨の端は丸く球状になっており、大腿骨頭と言われますが、これを受ける側(骨盤側)の屋根にあたる部分が未発達のため、大腿骨頭が外側にはみ出してしまう状態のことを言います。このように変形して骨が多く欠損していると、高度な手術手技が必要になります。
| 図2:臼蓋形成不全と手術 |
 |
骨盤骨切り術(寛骨臼移動術・寛骨臼回転骨切り術など)
20歳前から40歳代の方で、臼蓋形成不全があり、痛みが軽減しないときに考慮する方法です。軟骨が残っていることが必要です。骨盤側の骨を切って移動させることで、関節の当たり具合を良くします。たとえ痛みが軽度でも、形成不全が強いと将来悪化する可能性があります。症状が落ち着いていても、軟骨が残っているうちに早期に手術することもあります(図2)。
これは自分の関節を温存できるのが良いところであり、骨切りをすれば将来的には人工関節の手術をせずにすむかもしれません。また、将来人工関節になるようなことがあっても、なるべくこれを先延ばしにして、2度目の人工関節を防ぐことが大切です。再度の人工関節(再置換術)は骨欠損が多くなり、手術回数を重ねるほど侵襲が大きくなり困難になります。
[進入法]
手術方法には様々あり、それぞれが異なっております。同じような方法でも呼称が異なることもあります。具体的にはRAO・CPO・SPO・臼蓋形成術(一般に軽症例に適応)・キアリ骨切り術(一般に骨頭変形例に適応)などがあります。
RAOという方法が最も一般的であり、以前から行われてきた方法です。詳細については言葉の定義が未だにはっきりしないところもありますが、寛骨臼回転骨切り術といえばRAOのことを指しています。この方法は20センチメートルほど皮膚を切開する必要があり、股関節の外側から切開し(進入)、臀部の筋肉を大きく切ることになります。
それに対してCPOとSPOは股関節の前内側から侵入する方法で、筋肉をあまり傷めず、骨への血流も保たれるため、組織にやさしい低侵襲な方法です。血流が保たれるため、骨切りした部分の骨がくっつき(骨癒合)易いことも利点です。皮膚切開も7cmほどで済みます。欠点としては、皮膚の神経を痛めることがあり、しびれる感覚がしばらく残ることがあります。
SPOはCPOよりも骨切りが少なく安定した方法で、痛みが少なく術後回復が早い特徴があります。痛みが少ないので早期に車いすなどの離症が可能です。動きすぎることで、かえって骨癒合が遅れてしまうことが心配されるほどですので、リハビリは無理せずに行っていただきたいです。個々の状態によるので、すべての患者さんにSPOが適応ではありませんが、当院では積極的にSPO(もしくはCPO)を行っております。
また、当院では縫工筋内側筋間侵入法を取り入れて行っております。これは日本の先生が開発された方法で、さらに低侵襲な、骨切りが少なく筋切離も最小限の方法です。
[傷あと]
皮膚のしわと同じ方法に切開したほうが、治った後の傷あとは目立ちにくくなることが分かっています。人工関節手術でもそうですが、当院では可能であれば、皮膚のしわと同じ方向で切開し手術を行っております。特別な場合を除き抜糸もありません。
[術後]
骨ができる(骨癒合)のをレントゲンなどで確認しつつ体重を徐々にかけていきます。
~術後職場復帰等の目安~
☆ 1か月後:両側松葉杖使用し退院
☆ 2か月後:杖1本に
☆ 3か月後:杖が外れる 軽作業可能
☆ 4~6か月後:通常業務可能
人工股関節全置換術
人工関節の耐用年数は進歩しており、特に60歳以上の方であれば、骨切りでなく人工関節の手術をお勧めします。
[当院の股関節外科]
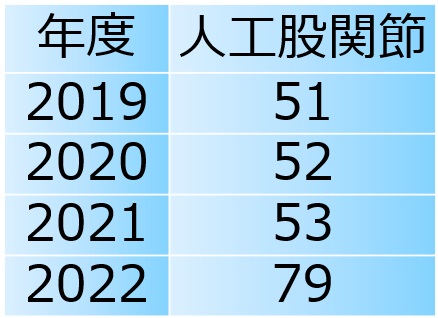
当院では人工股関節全置換術を受ける患者さんが多くあります(表1)。
表1:手術件数 図3: 左より菅谷、三島(筑波大学准教授)、和田(当院)

主に股関節専門の常勤医(和田)、筑波大学医師(菅谷、渡邊、難症例では三島)(図3)協力のもと、より高いレベルの治療を目指しています。
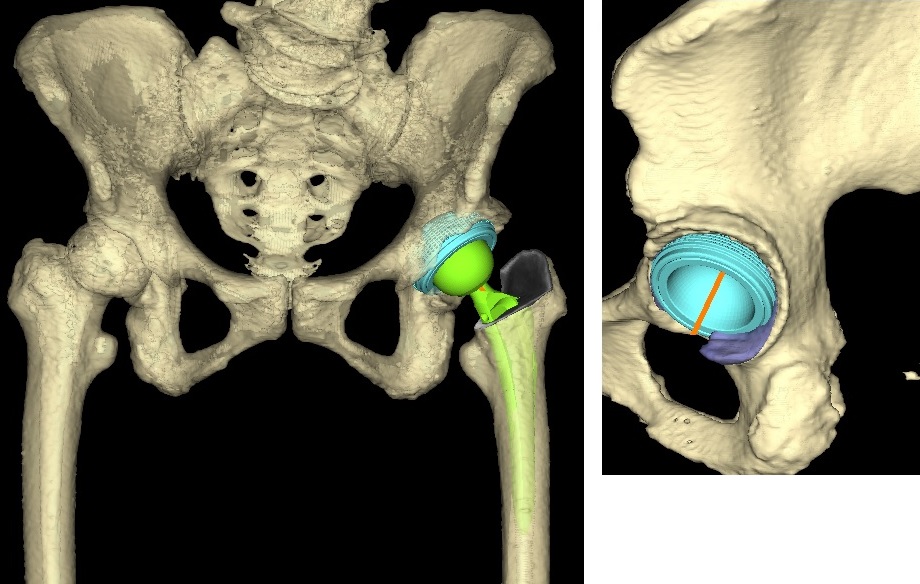
すべての手術は、3Dテンプレートという術前計画を立てるシステムを利用しています。術前に撮影されたCT画像から、専用ソフトを用いて、術前計画を詳細に行っています(図4、5)。高度変形例や再置換術など難易度が高い手術でも、良好な術後経過を得ています。
 |
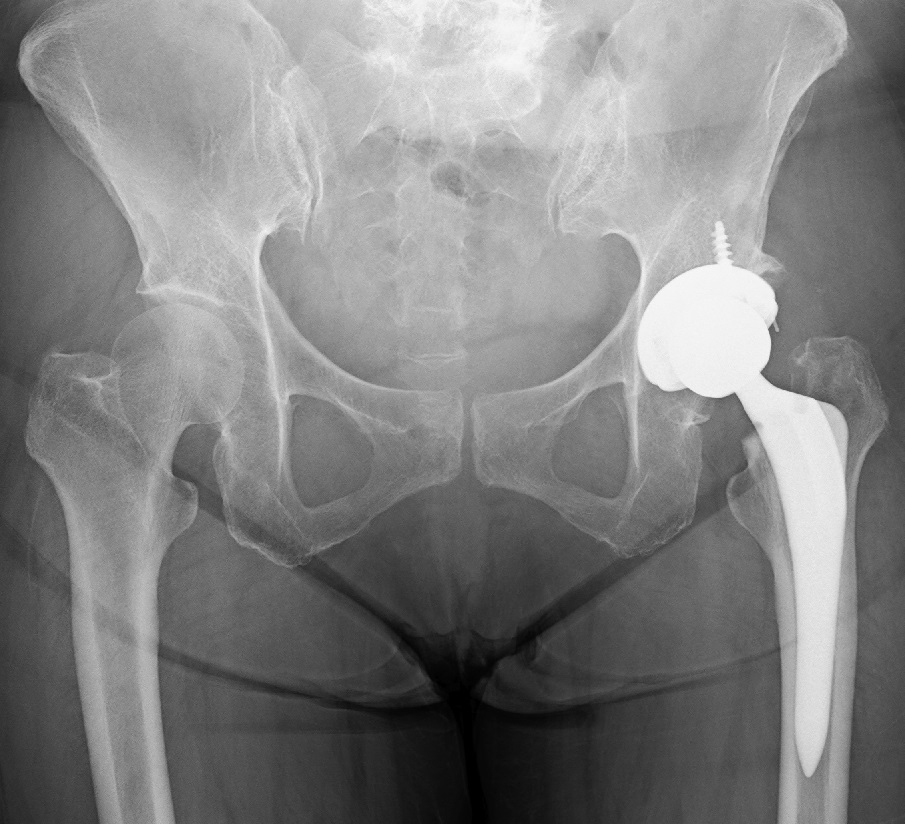 |
| 図4: 術前プランニング例(左:正面像 右:左側面像) | 図5: 術後レントゲン写真(正面像) |
[早期回復]
手術方法は、従来の方法よりも早期術後回復を目的として、低侵襲アプローチ(MIS)で行っております。
また、患者さん個々によりますが、前外側アプローチ、筋肉を切らない筋非切離方法で行っています。これらは単に皮膚切開を小さくする方法ではなく、筋肉などの軟部組織への侵襲を最低限で行う方法です。そのため術後は早期に回復しやすいです。また、股関節が外れてしまうと疼痛がひどく、これは最もさけるべき合併症の一つですが、この脱臼が、従来法よりも起こりにくい特徴があります。この方法で手術を行い術後落ち着けば、しゃがむことや正座などの行動制限はしなくて良いことが多いです。
もちろん内部がしっかりしていることが大前提ですが、傷は小さいほうがより好ましいです。また、皮膚のしわと同じ方向に切開することで、より傷あとが目立たなくなります。
[長期安定性]
早期に仕事やスポーツに復帰することも大切ですが、その後何十年も、手術した人工関節が良好に機能することも重要です。そのためには正確な人工関節の設置が必要となります。当院では、コンピューターナビゲーションシステムを導入し、より正確な手術手技を可能としています(図6)。
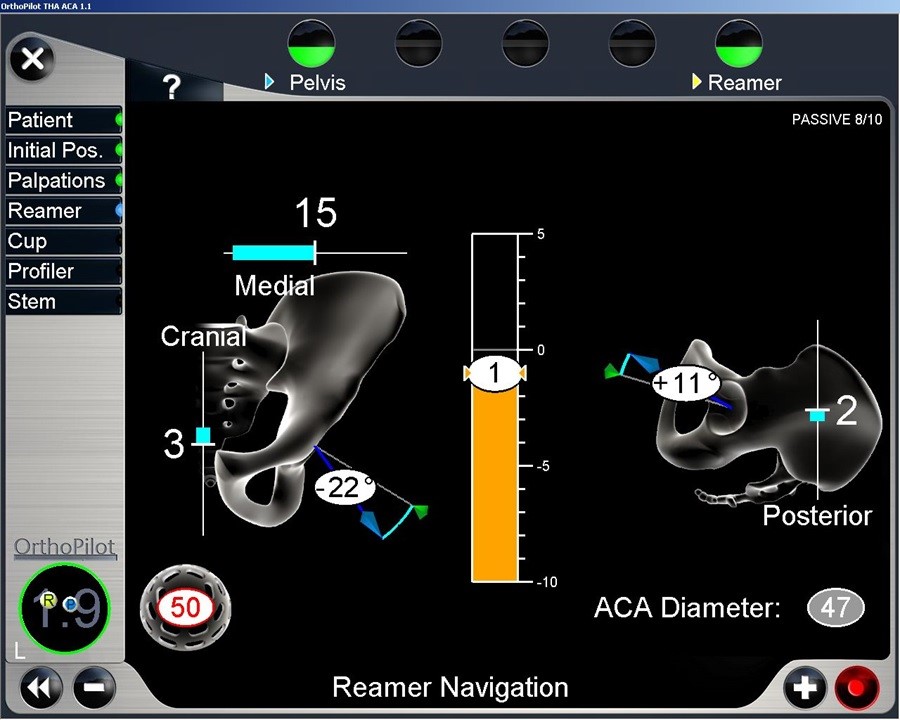
例えば、カーナビは人工衛星からの電波を利用して、車の位置を知らせてくれます。これと仕組みが似ておりますが、ナビゲーション手術では、人工関節の位置を認識することが可能です。つまり、股関節に対してどのように人工関節が位置しているかが瞬時にモニター上に示され、術中にリアルタイムにその位置情報を知ることができます(図7)。
 |
 |
|
図6: コンピューターナビゲーションシステム |
図7:術中のナビゲーションモニター画像。 臼蓋に設置する人工関節(カップ)の傾き角度、深さ、関節中心の位置を表示。 |
このようにナビゲーションは手術支援をしてくれる道具の一つでありますが、より正確な位置情報を知ることで、人為的なエラーをより少なくすることが可能と考えます。
[骨銀行]
 通常の手術においては、軟骨が傷んだ骨の一部は廃棄してしまいます。しかし一方で、変形が強い方や術後長期で人工関節が緩んで骨が大きく欠損する方もあります。骨欠損が小さければ人工骨や自分の骨を使用しますが、大きい欠損では困難なことがあります。そこで余った骨をご提供頂き、熱処理し、フリーザーで保存、他の患者さんで必要な場合に移植(同種骨移植)して使用する方法があります。これが骨銀行といわれるものですが、当院施設内でも採用しました。ガイドラインに沿って適切に処理し、感染症を予防しております。拒絶反応は先ずありません。
通常の手術においては、軟骨が傷んだ骨の一部は廃棄してしまいます。しかし一方で、変形が強い方や術後長期で人工関節が緩んで骨が大きく欠損する方もあります。骨欠損が小さければ人工骨や自分の骨を使用しますが、大きい欠損では困難なことがあります。そこで余った骨をご提供頂き、熱処理し、フリーザーで保存、他の患者さんで必要な場合に移植(同種骨移植)して使用する方法があります。これが骨銀行といわれるものですが、当院施設内でも採用しました。ガイドラインに沿って適切に処理し、感染症を予防しております。拒絶反応は先ずありません。
同種骨移植が可能となったことで、当院で対応できる手術も幅広くなりました。
[麻酔]
 術後はどうしても痛みがありますが、そのことが不安な患者さんも多いです。当院では原則全身麻酔で、麻酔科専門医が行っています。全例ではありませんが、麻酔がかかって意識がないときにブロック注射を追加使用します。ブロックの効果は当日いっぱいぐらい続くので、術直後の痛みはだいぶ和らぎます。ブロック注射を行うには、高度な技術が必要であり手間暇もかかります。しかし神経のそばに注射するので、麻酔薬は少量ですみ、全身への影響も少なく、患者さんのためになることですので、当院では行わせて頂いています。
術後はどうしても痛みがありますが、そのことが不安な患者さんも多いです。当院では原則全身麻酔で、麻酔科専門医が行っています。全例ではありませんが、麻酔がかかって意識がないときにブロック注射を追加使用します。ブロックの効果は当日いっぱいぐらい続くので、術直後の痛みはだいぶ和らぎます。ブロック注射を行うには、高度な技術が必要であり手間暇もかかります。しかし神経のそばに注射するので、麻酔薬は少量ですみ、全身への影響も少なく、患者さんのためになることですので、当院では行わせて頂いています。
[合併症]
この手術は合併症が比較的少なく、患者さんの満足度が高いことが特徴ですが、起こりうる合併症もわずかにあります。私達も起こさないよう細心の注意を払い、もし起きてしまったときも、早期治癒を目指して加療いたします。
 脱臼;以前は、術後に正座や横すわりなどすると股関節が外れてしまうので、脚に枕をはさむなど、行動を制限していました。今は手術手技が向上し、通常では脱臼はめったに起こりません。当院でも脱臼は起こらないという認識で、落ち着けば、生活上の制限はしておりません。
脱臼;以前は、術後に正座や横すわりなどすると股関節が外れてしまうので、脚に枕をはさむなど、行動を制限していました。今は手術手技が向上し、通常では脱臼はめったに起こりません。当院でも脱臼は起こらないという認識で、落ち着けば、生活上の制限はしておりません。
骨折;ときどき起こりますが、術中に骨折することや、術後に骨折が明らかになることがあります。手術中なら追加で骨折部を固定し、術後では骨がつくまでしばらく体重をかけないなどのようにリハビリが長期(2-3か月)になることがあります。
感染;創内に細菌などが入ると治癒が非常に困難で、点滴治療や複数回の再手術が必要になることがあります。感染を最小限にすべく、当院では最新の手術室を完備し、清潔度の高いバイオクリーンルーム(NASAクラス100,000、垂直式)を採用しています。
拘縮;関節が動く範囲は、術後改善されますが、正常に比べると狭く、回復には限界もあります。関節が柔らかいうちに早めに手術する利点としては、術後の拘縮が軽度ですむことです。また、術後のリハビリテーションがとても重要です。
血栓症;静脈内に血の塊ができることがあり、ごくまれに大きいものが生じて肺に詰まると(肺塞栓症)、生命の危険を伴うことがあります。そのため、術後には血栓予防薬の内服や弾性ストッキング着用、間欠的空気圧迫装置(エアーマッサージ器のようなもの)を使用し、予防に努めています。
[術後]
手術翌日よりリハビリを行いますが、充実したリハビリスタッフと施設があり、術後も患者さんに御満足いただけるリハビリを行っています。1~2週間で日常生活を送ることができる段階になり、退院可能です。しかし、創部の感染のおそれがあることや、退院後もリハビリを継続できるように学習するため、ご高齢の方では3週間ほどの入院になることもあります。筋力や関節の硬さなど患者さん個人により状況は異なることもあり、マイペースで頑張っていただきたいと思います。いずれ落ち着けばテニスやゴルフなどのスポーツも可能になります。
変形の度合いや術前の痛みがあった期間などにより、患者さんごとに術後経過は大きく違います。
~術後職場復帰目安~
☆ 事務的な仕事:1か月後から
☆ 多少歩いたり、持ち運んだりもある軽作業:2か月後から
☆ 重労働含め通常業務:3か月後から
早期にまだまだ動けるうちに手術された方ほど、術後の回復は良好です。
最後に
手術が無事終わり、今までの健康な状況になると、通院も必要なく、何も心配ないと考えている方もあるかと思います。しかし一度股関節が傷んで、そこを人工物で置き換えているので、長期のフォローアップが必要ですし、腰や膝など、他疾患への影響がでることも少なからずあります。術後の外来通院は、落ち着けば1-2年に1回で十分ですが、何かお困りごとがあればいつでも外来等受診してください。
(月曜午後:菅谷 水曜午前:渡邊 木曜午後:和田 股関節専門医が診察しています)
私自身は、筑波大学、筑波メディカルセンター、亀田総合病院(千葉県)など、諸施設で勤務し、整形外科一般についても従事してきており、股関節以外のことでも御相談頂ければと思います。股関節が痛い、と思っても実は腰椎や膝が原因のこともありますし、その逆のこともあります。また、筑波大学、筑波記念病院、キッコーマン病院に勤務していたときには、主に人工股関節の手術に携わり、大学院での研究も生かして、ナビゲーションを使用した手術を現在もさせて頂いております。
お気軽にご相談いただけますとたいへんうれしいです。
(文責 整形外科 和田大志)
市民公開講座の開催について
「股関節の痛みをとるための健康講座」(2024年7月6日開催)
 |
 |
 |
 |
| 講演(1) 講師 和田 大志 |
講演(1) 講演の様子 |
講演(2) 講師 髙松 慎吾 |
講演(2) 講演の様子 |
開催日時:2024年7月6日(土) 14時~15時30分
会 場:石島建設プラネットホール 3階多目的ホール (結城市)
参加者:159名(一般市民)
講演(1):「切らずに痛みを軽減する(保存療法)
最小侵襲手術(骨盤骨切り術・脱臼しにくい人工関節置換術)」
講 師:整形外科 部長 和田 大志
講演(2):「股関節のための運動と生活の工夫」
講 師:リハビリテーション技術科 作業療法士 髙松 慎吾
質疑応答
Q:親子三代で臼蓋形成不全を指摘されています。気を付けるべきことはありますか。
A:早期から筋力をつけること、体の柔軟性を保つこと、減量などです。
Q:人工股関節の手術をしましたが、気を付けることはありますか。
A:主治医に聞くべきと思いますが、落ち着けば基本的に運動や動作に制限をしておりません。
人工関節を長く保つには、術後も運動やストレッチが大事です。
主 催:ジンマー・バイオメット合同会社様 運 営:株式会社読売・日本テレビ文化センター様
健康講座を盛況のうちに終えることができたことを、参加者様と関係者各位に改めて感謝申し上げます。
「股関節のいたみをとる健康講座」(2024年5月18日開催)
 |
| 講演の様子 |
開催日時:2024年5月18日(土) 14時~15時30分
会場:茨城県県西生涯学習センター
参加者:72名(一般市民)
講演(1):「股関節のいたみをとる健康講座」
―切らずに治す/骨盤骨切り術/最小侵襲手術/脱臼しにくい人工関節手術
講 師:整形外科 部長 和田 大志
講演(2):「股関節のための運動と生活の工夫」
講 師:リハビリテーション技術科 運動器認定理学療法士 相原 裕幸
共催 筑西薬剤師会様 帝人ヘルスケア(株)様 帝人ナカシマメディカル(株)様
健康講座を盛況のうちに終えることができたことを、参加者様と関係者各位に改めて感謝申し上げます。
市民公開講座の内容は、ケーブルテレビ(株)様によって放映されますので、是非ご覧ください。
放送日など詳しい内容は下記のチラシからご確認ください。(クリックすると大きくなります。)
「股関節のいたみをとる健康講座」(2023年11月25日開催)
 |
 |
 |
 |
| 質疑応答 | 股関節疾患・講演中 | 運動・実践 | 運動・公演中 |
開催日時:2023年11月25日(土) 午前10時30分~12時
会場:しもだて地域交流センター アルテリオ1階 集会室
参加者:127名(一般市民)
講演(1):「股関節のいたみをとる健康講座」
―切らずに治す/骨盤骨切り術/最小侵襲手術/脱臼しにくい人工関節手術
講 師:整形外科 部長 和田 大志
講演(2):「痛みと上手に付き合うために股関節に優しい生活を!」
講 師:リハビリテーション技術科 理学療法士 相原 裕幸
質疑応答
Q痛みがあり運動ができないです。
A安静にしすぎても筋力低下をおこして痛みが生じますので、少し痛いくらいで頑張りましょう、頑張れないときは内服・注射など考えます。
Q他院で手術した場合でも診てもらえますか。
A紹介状があったほうが良いですが、とりあえずご来院ください。
運 営:(株)朝日カルチャーセンター
健康講座を盛況のうちに終えることができたことを、参加者様と関係者各位に改めて感謝申し上げます。
